Čim zgodnejše odkrivanje raka na pljučih je merilo za uspešnost obvladovanja onkoloških bolezni. Kako uspešni smo v Sloveniji na tem področju medicine? O vprašanjih in dilemah, povezanih z novostmi na področju zdravljenja raka pljuč pa tudi z zastojem diagnostike in zdravljenja zaradi epidemije, sem se za Zdravstveniportal.si pogovarjala s prof. dr. Tanjo Čufer, internistično onkologinjo, ki se že desetletja usmerjeno, na raziskovalni in na klinični ravni, posveča zdravljenju raka pljuč.
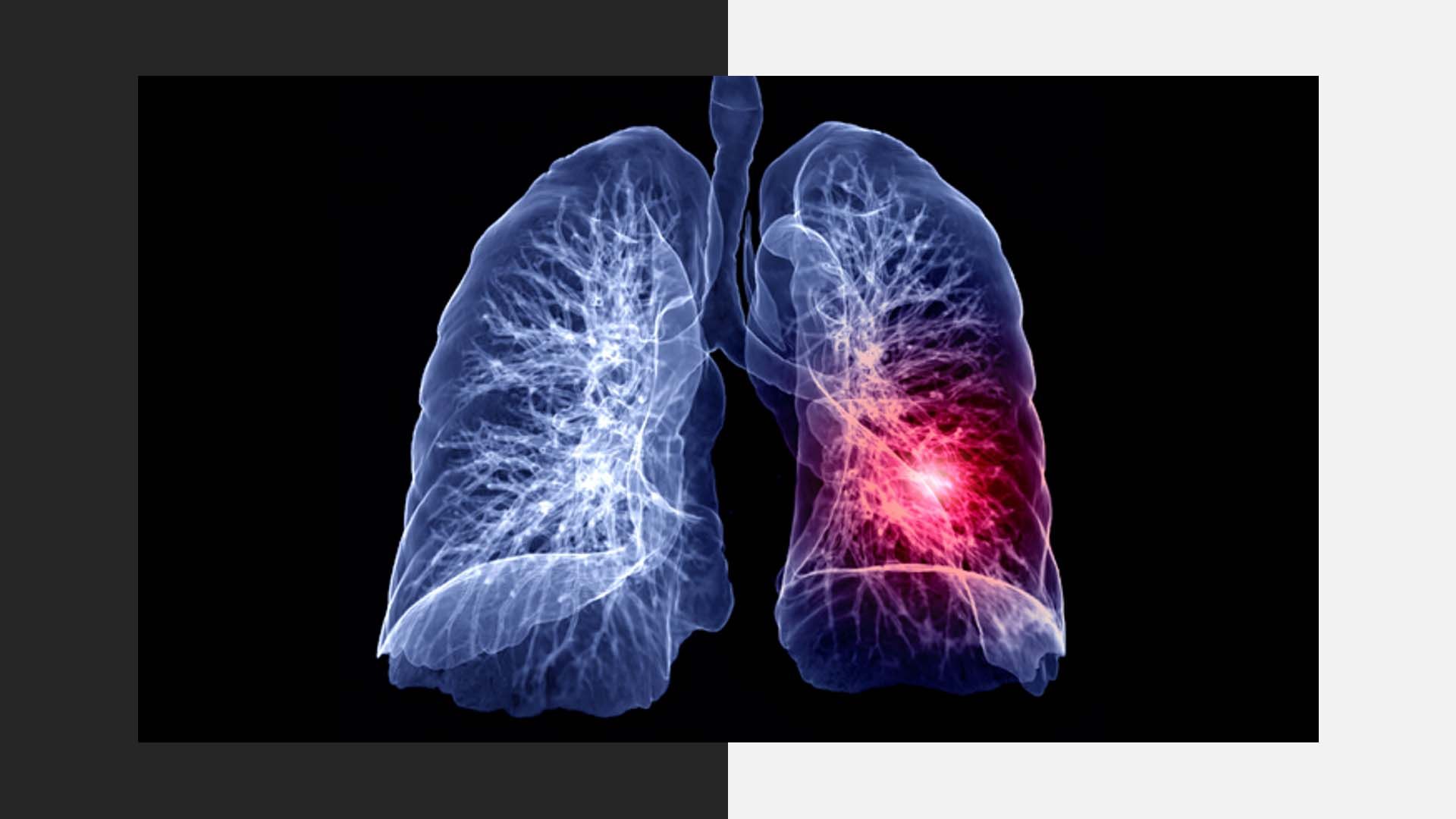
V zadnjih letih se je zgodnje odkrivanje raka pljuč izboljšalo. Vedno več rakov smo odkrivali v zgodnejših stadijih, ko je obseg bolezni manjši. Toda rak pljuč raste hitro in tako je bila pri polovici bolnikov bolezen ugotovljena šele, ko je bila že razsejana. Zato je zelo pomembno, da smo v zadnjih letih prišli do spoznanja, da s preiskavo z računalniško tomografijo, torej s CT slikanjem, lahko opravimo presejanje pri tistem delu prebivalstva, kjer je tveganje za nastanek te bolezni večje – to so kadilci.
Tako imenovano presejanje za raka pljuč bo v prihodnjih letih zelo verjetno prišlo tudi v Evropo, torej tudi k nam, kar pomeni, da bomo – tako kot pri raku dojk, materničnega vratu ter debelega črevesja in danke – iskali tudi zelo zgodnje rakave spremembe na pljučih.
Prepričani smo, da se bo tako delež bolnikov, pri katerih bo bolezen odkrita v zgodnjem stadiju, še povečal – in ti bolniki imajo največjo možnost za ozdravitev.

V sklopu tako imenovanega presejanja za raka pljuč, ki prihaja tudi v Evropo, torej tudi v Slovenijo, lahko zajamemo tisti del prebivalstva, kjer je tveganje za nastanek te bolezni večje – to so kadilci. Tako bomo – kot pri raku dojk, materničnega vratu ter debelega črevesja in danke – lahko iskali tudi zelo zgodnje rakave spremembe na pljučih.
Tako je. Rak pljuč je dolgo veljal za zelo slabo obvladljivo bolezen. Z novimi metodami, kot so, denimo, tarčna zdravljenja in imunoterapija, pa so se možnosti zdravljenja tudi napredovale bolezni bistveno izboljšale. Seveda si želimo, da bolezen čim prej odkrijemo, ampak pri raku pljuč, ki hitro raste, to pogosto ni mogoče. Prav pri razsejanem raku pljuč pa je bil v zadnjih desetletjih dosežen velik napredek s tarčnimi zdravili in z imunoterapijo, ki te bolnike zazdravi zelo dobro in za dolgo.
Zdaj dobivamo podatke, po katerih je približno tretjina bolnikov, ki dobivajo le imunoterapijo ali imunoterapijo v kombinaciji s kemoterapijo, še po treh ali celo petih letih v tako imenovani remisiji. To pomeni, da bolezen ne napreduje, da je morda povsem izginila, kajti bolezni ne vidimo, bolnik je ne čuti, nima težav – in za te bolnike upamo, da so mogoče celo ozdravljeni.
Tarčno zdravljenje torej tudi raka pljuč spreminja v dobro obvladljivo, kronično bolezen. Kar smo včasih ugotavljali za raka dojke, lahko danes trdimo tudi za raka pljuč.

Pri približno tretjini bolnikov, ki dobivajo le imunoterapijo ali imunoterapijo v kombinaciji s kemoterapijo, je bolezen še po treh ali celo petih letih v tako imenovani remisiji. To pomeni, da bolezen ne napreduje – in za te bolnike upamo, da so mogoče celo ozdravljeni.
Tarčno zdravljenje torej tudi raka pljuč spreminja v dobro obvladljivo, kronično bolezen. Kar smo včasih ugotavljali za raka dojke, lahko danes trdimo tudi za raka pljuč.
Slovenija je vedno bila – in mislim, da je še vedno – nekje med zelo razvitimi zahodnimi državami, kjer je obvladovanje raka boljše, in med manj razvitimi vzhodno-evropskimi državami, kjer je obvladovanje te bolezni slabše. Pri nas je po zadnjih podatkih državnega registra raka (za leto 2017) približno 60 odstotkov tistih, ki zbolijo za rakom, tudi ozdravljenih oziroma se tudi po desetih letih bolezen ne ponovi. To nas uvršča med dokaj razvite evropske države.
Rezultati so že desetletja zelo dobri pri določenih redkejših rakih, na primer pri raku mod ali določenih limfomih, prav tako pri raku na prsih. Pri določenih rakih pa temu, žal, ni bilo tako – pa ne le pri nas, ampak na splošno, zaradi slabih možnosti zdravljenja. Prav rak pljuč pa je pokazal, da se takrat, ko se pojavijo nove možnosti zdravljenja – v tem primeru tarčno zdravljenje in imunoterapija –, obeti izboljšajo. Preživetje je daljše.
V Sloveniji smo za zbolele v letih od 2013 do 2017 – glede na tiste, ki so za rakom pljuč zboleli v prejšnjem petletnem obdobju – največji napredek dosegli prav pri raku pljuč, kar je resnično ohrabrujoče. Zlasti pri ženskah, ki imajo pogosteje 'tarče' v tumorju in lahko dobijo tarčno zdravljenje, so pri metastatskem raku pljuč podatki o petletnem preživetju res zelo dobri.
Možnosti se torej izboljšujejo, morali pa bomo biti zelo previdni, da bomo lahko lovili korak z razvitim svetom – prihajajo namreč nova zdravljenja in treba bo poskrbeti, da bodo ta zdravila dostopna, tudi v sklopu kliničnih raziskav. Vsa nova zdravila je namreč zelo težko imeti na voljo, registrirana in krita iz sredstev zdravstvenega zavarovanja. Zato je pomembno, da imajo bolniki – če se strinjajo, seveda – novo zdravljenje na voljo že v sklopu kliničnih raziskav, torej prej, preden dostopnost teh zdravil zagotovi zavarovalnica.

V Sloveniji smo največji napredek pri zdravljenju raka v zadnjih letih dosegli prav pri raku pljuč, kar je resnično ohrabrujoče. Zlasti pri ženskah, ki imajo pogosteje 'tarče' v tumorju in lahko dobijo tarčno zdravljenje, so pri metastatskem raku pljuč podatki o petletnem preživetju res zelo dobri.
Problem COVID je, da je po vsem svetu vodil v zastoj diagnostike raka. Prvi, ki so objavili te podatke, so bili Nizozemci, potem so prišli podatki iz Anglije – in tudi slovenski register raka je tovrstne podatke objavil zelo zgodaj. Že spomladi 2020 se je pokazalo, da je manj novih diagnoz raka.
Žal pa vsi vemo, da lani ni bilo manj raka kot sicer, ampak je šlo za zastoj v diagnostiki, česar pa se bojimo, kajti to ne pomeni nič drugega, kot da bo bolezen odkrita šele, ko bo že napredovala in bodo možnosti za (o)zdravljenje slabše.
Zato je treba ozaveščati tako posameznike kot celotno družbo, kajti četudi imamo pandemijo novega koronavirusa, je treba omogočiti dostop do zdravnika, do diagnostike. Problem ni le slabša dostopnost v zdravstvu; pogosto se zgodi, da se človek zaradi možnosti okužbe z novim koronavirusom preprosto boji oditi k zdravniku in raje ostane doma, problem potisne pod preprogo.
Upam, da so bili prvi meseci epidemije v resnici najnevarnejši in da smo v zadnjem času vsi skupaj vendarle razumeli, da se morajo postopki – ne glede na COVID – odvijati čim bolj nemoteno. Gre namreč za velik problem, kajti mednarodne publikacije – za Slovenijo še ni na voljo dovolj podatkov – kažejo, da ni prišlo le do zastojev v diagnostiki, ampak tudi pri zdravljenju. Bolniki marsikdaj niso prišli na zdravljenje, ker so se bali, da bodo prišli v stik s COVID, ker niso želeli po nepotrebnem obremenjevati zdravstva, včasih pa je preprosto tudi dostopnost slabša.
Ves svet se pripravlja na post-COVID ero. Že zdaj bi morali začeti resno razmišljati – tako, kot se pripravljamo na ponovni zagon gospodarstva –, kako bomo okrepili onkološko dejavnost, oskrbovanje bolnikov z rakom, da bomo zaostanke čim bolj zmanjšali na minimum in to fazo nekako prešli.

Mednarodne publikacije – za Slovenijo še ni na voljo dovolj podatkov – kažejo, da ni prišlo le do zastojev v diagnostiki, ampak tudi pri zdravljenju raka. Ves svet se pripravlja na post-COVID ero. Zato bi že zdaj morali začeti resno razmišljati, kako bomo okrepili onkološko dejavnost, da bomo zaostanke čim bolj zmanjšali na minimum in to fazo nekako prešli.
Že zdaj pa je jasno, da ta naloga ne bo lahka ...
Gotovo, zato je nujno ozaveščanje celotne javnosti. Kot onkologinji, ki na tem področju dela že desetletja, tako v Sloveniji kot v tujini, se mi namreč zdi, da smo onkologi premalo glasni – bolj bi morali poudarjati, da se je treba temeljito pripraviti na obdobje po epidemiji in da je treba raku prav tako namenjati pozornost. Sicer bomo imeli drugo epidemijo, ki bo lahko prav tako huda kot COVID.
 Onkologi smo premalo glasni – bolj bi morali poudarjati, da se je treba temeljito pripraviti na obdobje po epidemiji in da je treba raku prav tako namenjati pozornost. Sicer bomo imeli drugo epidemijo, ki bo lahko prav tako huda kot COVID.
Onkologi smo premalo glasni – bolj bi morali poudarjati, da se je treba temeljito pripraviti na obdobje po epidemiji in da je treba raku prav tako namenjati pozornost. Sicer bomo imeli drugo epidemijo, ki bo lahko prav tako huda kot COVID.
Če je pri raku pljuč bolezen samo v pljučih in jo je mogoče operirati, nakar bolniki prejmejo tudi sistemsko zdravljenje, zdravila ali obsevanje, so možnosti ozdravitve danes nekje okrog 70 do 80 odstotkov. To je ogromno. Redkokatera bolezen je ozdravljiva pri 80 od 100 ljudi; večina bolezni je kroničnih, neozdravljivih. Če pa pri diagnostiki pride do zamika in bolnik začne z zdravljenjem šele, ko ima rak že metastaze, so možnosti veliko slabše.
Ko postopek zdravljenja že teče, je na voljo tudi možnost tarčnega zdravljenja, ki pa le začasno vodi v remisijo bolezni. Zelo pomembno je, da takrat, ko bolezen začne napredovati, rasti, zdravljenje zamenjamo – če čakamo predolgo, zamenjava ni več mogoča, kajti bolezen se preveč razširi, kondicija obolelega je preslaba.
Zato je – tudi v času bolezni COVID! – tako pomembno, da imajo bolniki nemoten dostop do onkologa, da se, če je treba, zdravljenje oziroma zdravilo tudi spremeni, zamenja.
 Možnosti ozdravitve raka pljuč so danes nekje okrog 70 do 80 odstotkov. To je ogromno. Redkokatera bolezen je ozdravljiva pri 80 od 100 ljudi; večina bolezni je kroničnih, neozdravljivih. Zato je – tudi v času bolezni COVID! – tako pomembno, da imajo bolniki nemoten dostop do onkologa.
Možnosti ozdravitve raka pljuč so danes nekje okrog 70 do 80 odstotkov. To je ogromno. Redkokatera bolezen je ozdravljiva pri 80 od 100 ljudi; večina bolezni je kroničnih, neozdravljivih. Zato je – tudi v času bolezni COVID! – tako pomembno, da imajo bolniki nemoten dostop do onkologa.
To je izredno aktualno vprašanje. Veliko bolnikov, tistih, ki so raka preboleli pred leti in so ozdravljeni, pa tudi tistih, ki trenutno prejemajo onkološko zdravljenje, sprašuje svojega zdravnika glede cepljenja. Pri bolnikih z rakom je tveganje za nastanek zapletov, če zbolijo za COVID, večje. Zato velja, da morajo biti še bolj zaščiteni pred okužbo in posledičnimi zapleti – zaščiteni tako v smislu preventivnih ukrepov, od nošenja mask do ohranjanja fizične razdalje, izolacije, kot tudi glede cepljenja.
Še pred nekaj meseci smo se spraševali, ali je zaščita s cepljenjem za bolnike z rakom varna in učinkovita. Zdaj so stališča mednarodnih strokovnih združenj jasna – cepljenje je za bolnike z rakom priporočljivo. Določene države so bolnike z rakom celo uvrstile na vrh prednostnega seznama za cepljenje, tako kot najstarejše. Pri raku je namreč COVID lahko povezan z več tveganji, zaščita po cepljenju pa pomaga preprečiti tako infekcijo kot zaplete.
Seveda v klinične raziskave teh cepiv bolniki z rakom, pri katerih je bolezen v aktivni fazi, niso bili vključeni – zato se porajajo tudi vprašanja, ali so ta cepiva za bolnike z rakom varna. Onkologi imamo izkušnje s cepljenjem proti drugim boleznim – in iz teh izkušenj vemo, da varnost cepiv pri rakavih bolnikih ni nič slabša, nič več ni neželenih učinkov kot pri ljudeh, ki nimajo te bolezni. To velja za cepiva, ki niso živa, ki ne vsebujejo živega virusa – in taka so vsa cepiva proti COVID, ki so danes na tržišču. Za ta cepiva torej velja, da so za bolnike z rakom varna.
Glede učinkovitosti pri tarčnem in hormonskem zdravljenju zadržkov ni, obstajajo pa določeni zadržki in dileme, češ da cepivo pri bolnikih, ki so na aktivnem zdravljenju – pri tistih torej, ki prejemajo kemoterapijo ali imunoterapijo –, morda ne bo enako učinkovito kot pri zdravi populaciji. Četudi bo učinkovitost morda nekoliko manjša, nas to ne skrbi – tudi če ne bo zaščitenih 95 odstotkov bolnikov z rakom, ampak 'le' 60 odstotkov, bomo namreč preprečili ogromno zapletov.
Zato bolnikom z rakom cepljenje priporočamo – zlasti tistim, ki so raka bodisi že preboleli bodisi prejemajo hormonsko ali tarčno zdravljenje. Za tiste, ki so na kemoterapiji ali imunoterapiji, pa načeloma prav tako velja, da je cepljenje smiselno – vendar naj se pred cepljenjem posvetujejo s svojim onkologom o tem, kako in kdaj cepljenje 'vklopiti' v zdravljenje, ki ga prejemajo.
In še ena bistvena informacija: za bolnike z rakom, predvsem z levkemijami in limfomi – za tiste, ki so pred kratkim imeli bodisi transplantacijo kostnega mozga bodisi so prejeli novo zdravljenje s CAR-T celicami – pa cepljenje še nekaj mesecev po zdravljenju ni priporočljivo.
Sicer pa nasploh vsem bolnikom z rakom svetujemo, naj se s svojim onkologom posvetujejo, kdaj je najboljši čas za cepljenje.

Cepiva, ki niso živa, ki ne vsebujejo živega virusa (in taka so vsa cepiva proti COVID, ki so danes na tržišču), so za bolnike z rakom varna. Zato cepljenje priporočamo vsem, ki so raka bodisi že preboleli bodisi prejemajo hormonsko ali tarčno zdravljenje; ti, ki so na kemoterapiji ali imunoterapiji, pa naj se s svojim onkologom posvetujejo, kako in kdaj cepljenje 'vklopiti' v zdravljenje, ki ga prejemajo.
Za tiste bolnike z rakom, predvsem z levkemijami in limfomi, ki so pred kratkim imeli bodisi transplantacijo kostnega mozga bodisi so prejeli novo zdravljenje s CAR-T celicami, pa cepljenje še nekaj mesecev po zdravljenju ni priporočljivo.
Spet smo nekje na sredini – nismo najbolj ozaveščeni, se pa ozaveščenost izboljšuje, povečuje. Glede primarne preventive, preprečevanja nastanka raka, mislim, da se je v zadnjih letih ozaveščenost Slovencev kar izboljšala. S protitobačnim zakonom smo, zlasti pri starejših, dosegli veliko. Problem imamo pri mladih, zlasti pri mladih ženskah, kjer pa je delež kadilk še vedno velik.
Ljudje se vedno bolj zavedajo, da gibanje in zdrava prehrana pomenita manj raka, saj se na ta način zmanjša tveganje za zbolevanje, enako velja tudi za zaščito pred soncem. Napredek je opazen, seveda pa je nujno ozaveščanje zlasti mladih, ki niti ne razmišljajo o bolezni – vse drugo ima prednost, zato jih je zelo težko prepričati o smiselnosti zdravega načina življenja.
Glede sekundarne preventive – presejanja in zgodnjega odkrivanja raka – pa ima Slovenija vse programe, tako kot večina razvitih držav. In zdaj verjetno prihaja tudi presejanje raka pljuč.
Veliko dilem je še pri raku prostate, vendar mislim, da smo na področju preventivnih programov naredili veliko in da smo vštric z zahodnimi državami.
Napredek pri ozaveščenosti o preprečevanju nastanka raka je pri nas opazen. Problem imamo pri mladih, ki niti ne razmišljajo o bolezni – vse drugo ima prednost, zato jih je zelo težko prepričati o smiselnosti zdravega načina življenja.
S pandemijo se moramo soočiti in jo čim bolje preživeti. Ne smemo pa pozabiti, ne kot posamezniki in ne kot družba – ne glede na to, kako velik problem je pandemija, ki si zasluži vso našo pozornost –, da obstajajo tudi drugi problemi. In da se mora svet vrteti naprej.
Zdravniki pravimo: Primum nil nocere! Predvsem ne škodi! Paziti moramo, da ne bi v prevelikem usmerjanju pozornosti v le eno bolezen in posledično spremenjenem načinu življenja pozabili na vse drugo in si tako naredili veliko škode. Treba je najti kompromis in predvsem pri rakavih boleznih poiskati pravo pot, da tako diagnostika kot terapija tečeta nemoteno. Sicer bomo lahko imeli veliko več smrti zaradi raka.
Zelo lahko je reči, kakšen naj bo zdrav način življenja. A da bi ga lahko udejanjali, je treba ohraniti tudi normalen način življenja, kljub epidemiji. Poiskati moramo torej 'zdravo' pot. Vsak posameznik se mora bolj zavedati pomena spoštovanja drug drugega – če se počutimo slabo, če zbolimo, ne gremo v kolektiv, ampak se umaknemo, se ne družimo; umivamo si roke, odpiramo okna ... Spoštovanje teh ukrepov je pomembnejše od skrivanja za množičnimi ukrepi in prepovedmi, ki lahko povzročijo več škode na marsikaterem drugem področju. Torej: veliko spoštovanja, veliko osebne morale in etike, ob tem pa poskušati narediti vse, da življenje, skupaj z vsemi servisi, med katerimi je tudi zdravstvo, teče in deluje čim normalneje.
 Paziti moramo, da ne bi v prevelikem usmerjanju pozornosti v le eno bolezen in posledično spremenjenem načinu življenja pozabili na vse drugo in si tako naredili veliko škode. Treba je najti kompromis in predvsem pri rakavih boleznih poiskati pravo pot, da tako diagnostika kot terapija tečeta nemoteno. Sicer bomo lahko imeli veliko več smrti zaradi raka.
Paziti moramo, da ne bi v prevelikem usmerjanju pozornosti v le eno bolezen in posledično spremenjenem načinu življenja pozabili na vse drugo in si tako naredili veliko škode. Treba je najti kompromis in predvsem pri rakavih boleznih poiskati pravo pot, da tako diagnostika kot terapija tečeta nemoteno. Sicer bomo lahko imeli veliko več smrti zaradi raka.
Celotni video intervju:
Vaš komentar?
Komentirate lahko na naši facebook strani.